Onkologický profil SR: Kvalita starostlivosti rastie, avšak úmrtnosť je tretia najvyššia v EÚ
Európska komisia (EK) spolu s Organizáciou pre hospodársku spoluprácu a rozvoj (OECD) predstavila v rámci Európskeho registra nerovností v boji proti nádorovým ochoreniam onkologické profily všetkých členských štátov Európskej únie (EÚ), Nórska a Islandu. Nadpriemerná je na Slovensku nielen incidencia onkologických ochorení, ale obzvlášť úmrtnosť, ktorá je po Maďarsku a Chorvátsku dokonca tretia najvyššia v EÚ. Slovensko sa preto v posledných rokoch zameralo na onkologické skríningové programy, vzrástla taktiež kvalita onkologickej starostlivosti.
Z jednotlivých onkologických profilov vyplýva, že členské krajiny Európskej únie vydali na starostlivosť o onkologicky chorých v roku 2018 významné finančné prostriedky – bezmála 170 miliárd eur. Najčastejšou príčinou úmrtia sú z onkologických ochorení naprieč Európou jednoznačne nádorové ochorenia pľúc. Podľa analýzy OECD existujú medzi jednotlivými krajinami, ale i v rámci nich samotných veľké rozdiely v úmrtnosti. EK to vysvetľuje jednak rôznou expozíciou rizikovým faktorom, ale tiež rozdielnou schopnosťou jednotlivých zdravotníckych systémov zabezpečiť včasný a bezplatný prístup k diagnostike a kvalitnej onkologickej starostlivosti a liečbe.
Onkologické ochorenia v Európe
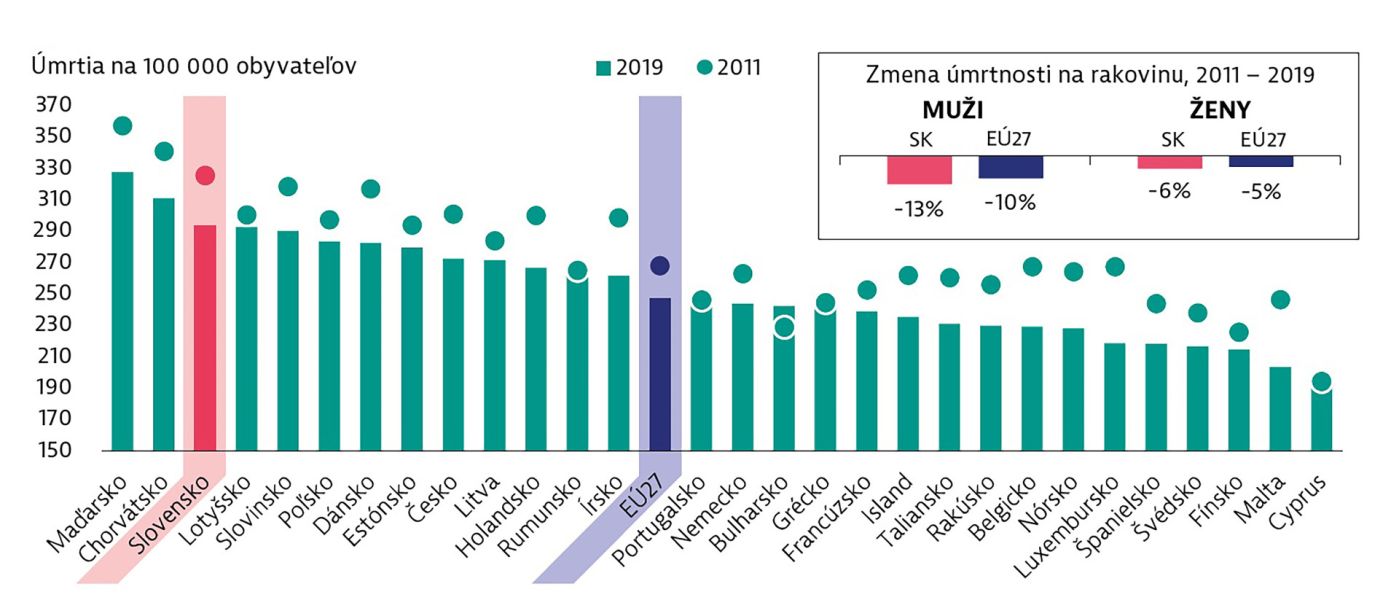
Onkologické ochorenia v Európe majú na svedomí 26 percent všetkých úmrtí a sú po chorobách obehovej sústavy druhou najčastejšou príčinou smrti v Európskej únii. Úmrtnosť na túto skupinu diagnóz sa však v rámci jednotlivých krajín líši takmer dvojnásobne (pozri graf 1) a stále tiež existujú veľké rozdiely v úmrtnosti medzi pohlaviami. Pokiaľ ide o úmrtnosť na nádorové ochorenia, existujú veľké socioekonomické nerovnosti.
Vystavovanie sa rizikovým faktorom, ako sú fajčenie, obezita, škodlivé užívanie alkoholu či znečistené ovzdušie, je častejšie u mužov a ľudí s nižšími príjmami a nižším vzdelaním. Prevencia je v posledných rokoch na vzostupe, investície do prevencie sa zvýšili, stále však tvoria len 3,4 percenta celkových výdajov na zdravotníctvo.
Onkologický profil Slovenska – komplet na stiahnutie tu
Incidencia onkologických ochorení na Slovensku
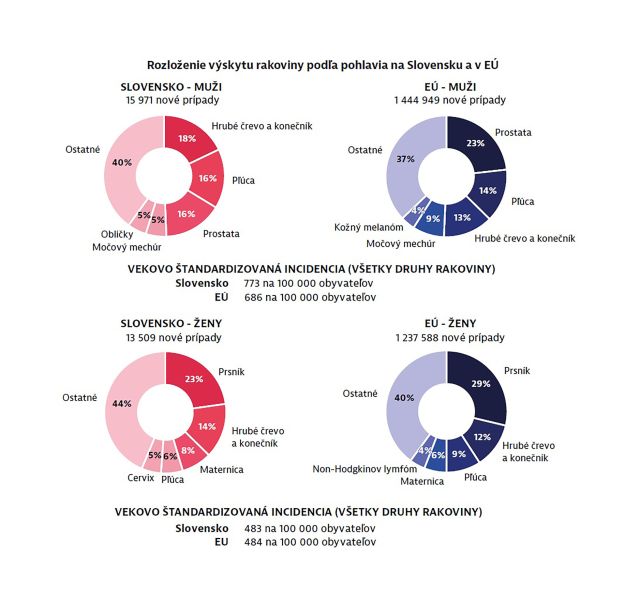
Vo všeobecnosti je možné povedať, že výskyt onkologických ochorení je tu pomerne vysoký a u niektorých nádorových ochorení obsadzujeme dokonca nelichotivé predné miesta. Vysoká je incidencia hlavne v prípade karcinómov prostaty, prsníka, kolorektálneho karcinómu a karcinómu pľúc. „Podľa Európskeho systému informácií o rakovine (ESIC) Spoločného výskumného strediska (Joint Research Center) sa na základe trendov incidencie z rokov pred pandémiou očakávalo 29 500 nových prípadov nádorových ochorení. Vekovo štandardizovaná incidencia sa očakávala vo výške 596 nových prípadov na 100 tisíc obyvateľov, čo je o 5 percent viac, než je priemer EÚ. U detí mladších ako 15 rokov sa odhadovalo, že bude štandardizovaná incidencia 19,2 na 100 000 obyvateľov,“ uvádza sa v analýze EK a OECD s tým, že aj v prípade detí ide o vyššiu incidenciu, než je priemer EÚ, ktorý činí 15,4 prípadu na 100 tisíc obyvateľov. Onkologickým ochorením s najvyšším očakávaným počtom nových prípadov bol karcinóm prostaty (133 na 100 tisíc obyvateľov), ďalej rakovina prsníka (109), kolorektálny karcinóm konečníka (100) a karcinóm pľúc (66).
Pokiaľ ide o ďalšie onkologické ochorenia, napríklad karcinómy žalúdka, očakávalo sa, že v roku 2020 bude 4,5 percenta nových prípadov u mužov a 3,6 percenta u žien. V prípade melanómu to bolo zhodných 2,8 percenta u mužov i žien. OECD a EK v profile SR spomínajú tiež vzácne onkologické ochorenia. Podľa dostupného odhadu z roku 2013 ich tu bolo 5 855.
EK a OECD očakávajú v súvislosti so Slovenskom výrazne nadpriemernú incidenciu, obzvlášť u niektorých typov onkologických ochorení. V roku 2020 sa v porovnaní s priemerom EÚ očakával výrazne vyšší výskyt karcinómu krčka maternice, a to dokonca o 90 percent (24 vs. 13), u karcinómov žalúdka o 70 percent (26 vs. 16) a obličiek o viac než 40 percent (26 vs. 18). Samostatnou kapitolou je potom incidencia kolorektálneho karcinómu. U mužov bol výskyt vyšší o 50 percent (141 vs. 92) a u žien o 25 percent (71 vs. 56). Nutné je však dodať, že incidencia kolorektálneho karcinómu u mužov na Slovensku bola najvyššia v celej EÚ.
Výskyt onkologických ochorení sa líši aj podľa pohlavia. Všeobecne je výskyt onkologických ochorení vyšší u mužov. Výrazné rozdiely medzi pohlaviami sú potom hlavne u karcinómov pľúc a pečene. (pozri grafy: Rozdelenie incidencie onkologických ochorení podľa pohlavia v SR a EU).
Graf 1: Úmrtnosť na onkologické ochorenia v Európe
Graf 2: Rozloženie výskytu rakoviny podľa pohlavia na Slovensku a v EÚ
Tretia najvyššia úmrtnosť v EÚ
Na Slovensku bola zaznamenaná tretia najvyššia úmrtnosť zo všetkých krajín EÚ, pričom vnútroštátne sa dáta výrazne líšia v závislosti na regióne a sociálno-ekonomickom zázemí pacientov. Aj napriek nelichotivým štatistikám je pozitívne, že medzi rokmi 2011 a 2019 úmrtnosť na onkologické ochorenia poklesla o 10 percent, teda rýchlejšie, než je priemer EÚ. Aj tak však bola ešte v roku 2019 pomerne vysoká. Nádorové ochorenie bolo v roku 2019 na Slovensku príčinou takmer každého štvrtého úmrtia, celková úmrtnosť tak dosahovala 293 úmrtí na 100 tisíc obyvateľov (247 v EÚ). Mužská úmrtnosť bola oproti EÚ vyššia o 25 percent (414 vs. 328) a ženská o 15 percent (218 vs. 191).
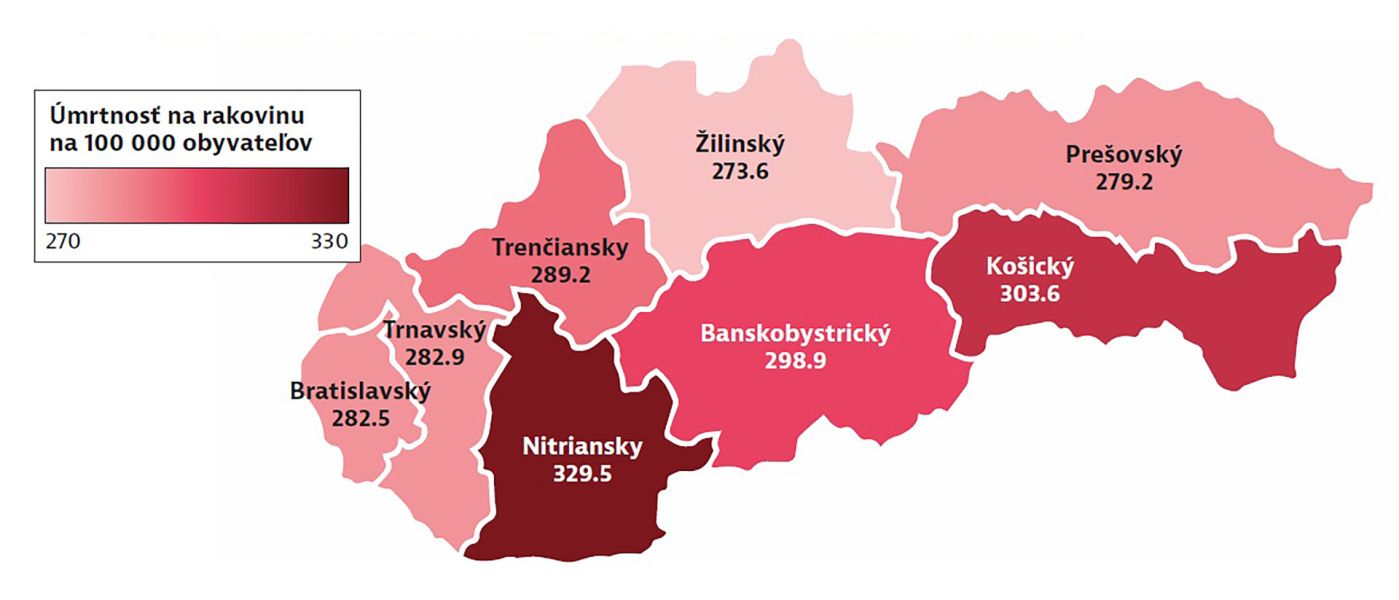
Ako už bolo zmienené, regionálne odlišnosti sú značné. Napríklad úmrtnosť v Nitrianskom kraji bola o 20 percent vyššia než v Žilinskom (pozri mapu). Z posledných dostupných dát z roku 2013 navyše vyplýva takmer päťkrát vyššia úmrtnosť u mužov vo veku 25 až 64 rokov s nižším než vysokoškolským vzdelaním.
Obr 1 Úmrtnosť na rakovinu sa v jednotlivých krajoch Slovenska výrazne líši
U väčšiny onkologických ochorení bol síce v uplynulých štyroch rokoch zaznamenaný pokles úmrtnosti, avšak kolorektálne karcinómy, karcinómy pľúc, prsníka, pankreasu a prostaty zostávajú stále hlavnými príčinami úmrtia na nádorové ochorenia. Vyššie spomenutý pokles úmrtnosti medzi rokmi 2011 až 2019 sa týkal všetkých hlavných onkologických ochorení s výnimkou karcinómov močového mechúra, kde úmrtnosť naopak vzrástla.
Výrazne vyššia než priemer vo väčšine krajín EÚ bola v roku 2019 miera úmrtnosti u kolorektálneho karcinómu, karcinómov ústnej dutiny a krčka maternice. Celková úmrtnosť u kolorektálneho karcinómu bola o 50 percent vyššia (44 vs. 29 na 100 tisíc obyvateľov), u mužov navyše obzvlášť vysoká (68 na 100 tisíc mužov) a bola tretia najvyššia v EÚ. Podobne vysoká v porovnaní so zvyškom EÚ bola aj úmrtnosť na karcinómy ústnej dutiny. Tu sa Slovensko hlavne „vďaka mužom“ umiestnili dokonca na druhom mieste čo do počtu úmrtí na 100 tisíc mužov (pomer 25 ku 10). Nie je sa čím chváliť ani v prípade úmrtnosti na karcinómy krčka maternice, kde Slovensko prevyšuje priemer EÚ takmer dvojnásobne (4 vs. 7). Vyššia než priemerná úmrtnosť ďalej bola aj u karcinómov žalúdka (13,3 vs. 10,3) a melanómu (4,2 vs. 3,1).
Navzdory týmto nepriaznivým štatistikám došlo podľa OECD a EK na Slovensku k relatívnemu poklesu potenciálne stratených rokov života v dôsledku nádorových ochorení, konkrétne o 22 percent. V roku 2014 tak zobrali nádorové ochorenia ľuďom vo veku do 75 rokov odhadom 1 840 rokov života. Ženy stratili 1 447 a muži 2 294 rokov života, relatívne zníženie počtu stratených rokov však bolo u mužov výraznejšie (28 percent).
Potrebujeme viac investícií do prevencie
Prevencia a podpora zdravia sú nepochybne účinnými prostriedkami znižujúcimi záťaž prameniacu z nádorových ochorení. Za Európou však pomerne zaostávame, čo je zrejmé nielen z vyššie uvedených štatistík, ale tiež z výšky investícií do oblasti primárnej prevencie. „Slovensko vypracovalo Akčný plán primárnej prevencie ako súčasť akčných plánov Národného onkologického programu na roky 2021 až 2025 a do roku 2025 plánuje každoročne investovať ďalších 320 tisíc eur do primárnej prevencie onkologických ochorení,“ upozorňujú OECD a EK v analýze s tým, že ani táto čiastka však nie je dostatočná z hľadiska priblíženia sa výdajom na prevenciu, ktoré sú bežné v EÚ. „Slovensko znížilo výdaje na preventívnu zdravotnú starostlivosť zo 4,7 percenta v roku 2010 na 1 percento v roku 2020, čo je omnoho menej než priemer EÚ, ktorý činí 3,4 percenta,“ pripomínajú OECD a EK. Spomenutá investícia v rámci Akčného plánu primárnej prevencie tak znamená navýšenie výdajov na prevenciu oproti roku 2020 o ani nie 0,5 percenta. Pokiaľ by teda Slovensko chcelo dohnať zvyšok Európskej únie, vyžadovalo by to badateľne vyššie investície.
Výsledkom nedostatočnej prevencie môžu byť aj narastajúce obavy v súvislosti s nadváhou a obezitou či spotrebou tabakových výrobkov, alkoholu atď. Vo všetkých týchto oblastiach sa Slovensko nachádza podľa analýzy OECD a EK nad priemerom EÚ. Rovnako tak preočkovanosť proti HPV ako prevencia proti karcinómu krčka maternice a ďalším onkologickým ochoreniam je podľa OECD a EK na Slovensku stále veľmi nízka. Preočkovanosť dievčat vo veku 12 rokov bola v roku 2021 podľa odhadov len 23 percent, a to napriek tomu, že vakcinácia proti HPV je pre dievčatá vo veku od 12 do 13 rokov bezplatná už od roku 2016. Vakcináciu ďalej podstúpilo iba jedno percento chlapcov. Ministerstvo zdravotníctva SR preto v spolupráci s Ministerstvom vzdelávania spolupracujú na vývoji nových stratégií na zvýšenie preočkovanosti proti HPV. V pláne je napríklad pilotný program na zvýšenie informovanosti, ktorý počíta so začlenením informácii o očkovaní proti HPV do učebných osnov na základných a stredných školách.
Významným rizikovým faktorom z hľadiska rozvoja nádorových ochorení, resp. predčasných úmrtí, je na Slovensku tiež miera znečistenia ovzdušia. Počet predčasných úmrtí pripisovaných znečistenému ovzdušiu bol na Slovensku v roku 2016 podľa analýzy OECD a EK jeden z najvyšších v EU – 63,6 na 100 tisíc obyvateľov.
Skríningové programy na vzostupe
Oportúnny skríning kolorektálneho karcinómu, karcinómu krčka maternice či prsníka je na Slovensku dostupný. OECD a EK však upozorňujú, že tzv. populačné skríningové programy, kedy je skríning ponúkaný určitým rizikovým skupinám, boli na Slovensku zavedené až nedávno. Skríning karcinómu prsníka sa vykonáva systematicky až od roku 2019 a spočíva v bezplatnom vykonaní mamografie u žien medzi 50. a 69. rokom, a to každé dva roky. Vyšetrenie môžu podstúpiť bezplatne aj ženy staršie ako 40 rokov, a to v rámci pravidelných preventívnych prehliadok. Miera účasti na skríningu prsníka je však nižšia, než je priemer EÚ. „Podľa európskeho prieskumu EHIS, ktorý sa uskutočnil na Slovensku v roku 2019, uviedlo 54 percent žien vo veku 50 až 69 rokov, že boli na mamografickom vyšetrení v priebehu posledných dvoch rokoch, čo je však menej, než je priemer EÚ, ktorý činil 66 percent,“ upozorňujú OECD a EK s tým, že miera účasti v tomto programe bola nižšia u zraniteľných skupín obyvateľstva. Nižšia účasť bola zaznamenaná u žien s nižším vzdelaním či nižším príjmom, účasť sa líšila aj v závislosti na regióne.
Skríningový program rakoviny krčka maternice funguje od roku 2021 a zameriava sa na ženy vo veku od 25 do 65 rokov. Je realizovaný prostredníctvom sterov z krčka maternice a zdravotné poisťovne pozývajú klientky, ktoré v posledných dvoch rokoch neabsolvovali preventívne gynekologické vyšetrenie alebo oportúnny skríning. Miera účasti na tomto skríningovom programe je na Slovensku v porovnaní s Európou nadpriemerná, sú však zrejmé veľké rozdiely v účasti podľa dosiahnutého vzdelania.
Skríningový program pre kolorektálny karcinóm bol spustený v roku 2021 a je určený pre osoby vo veku od 50 do 75 rokov. Poisťovne zasielajú pozvánky na skríning spoločne s domácim testom na okultné krvácanie všetkým poistencom, ktorí nepodstúpili preventívnu prehliadku či oportúnny skríning v posledných dvoch rokoch, prípadne ktorí v posledných 10 rokoch nepodstúpili kolonoskopické vyšetrenie. Bezplatnú kolonoskopiu môžu preventívne podstúpiť klienti starší ako 50 rokov, a to raz za 10 rokov. Aj tu si Slovensko počína pomerne dobre. Miera účasti na skríningu kolorektálneho karcinómu je vyššia, než je priemer EÚ (39 percent vs. 33 percent). Aj tu sú ale citeľné rozdiely v účasti v neprospech osôb s nižším vzdelaním (33 percent vs. 44 percent) a nižším príjmom (40 percent vs. 46 percent). Rozdiel v účasti podľa pohlavia je na Slovensku mierne výraznejší než v EÚ (5 percent vs. menej než 1 percento).
Na Slovensku sa vykonáva taktiež bezplatný skríning karcinómu prostaty a plánovaný je tiež pilotný projekt skríningu karcinómu pľúc.
Dostupnosť a centralizácia onkologickej starostlivosti
Onkologická starostlivosť na Slovensku je hradená z verejného zdravotného poistenia. Za primárnu starostlivosť, špecializovanú ambulantnú starostlivosť ani ústavnú starostlivosť nie sú pacientom účtované žiadne poplatky. Poskytovatelia na Slovensku si samozrejme môžu účtovať poplatky napr. za klimatizáciu, administratívne úkony, vytlačenie dokumentov atď. Spoluúčasť sa potom vyžaduje tiež pri úhrade liekov, a to vrátane liekov na liečbu onkologických ochorení a zdravotných pomôcok. Táto spoluúčasť je však čiastočne alebo úplne hradená dôchodcom a ľuďom so zdravotným postihnutím. Onkologická starostlivosť je poskytovaná hlavne v troch špecializovaných onkologických inštitútoch, ktoré sa nachádzajú v dvoch krajoch, ale tiež v 13 nemocniciach a 51 ambulantných zdravotníckych zariadeniach. Spomínané tri onkologické inštitúty slúžia tiež ako konzultačné strediská pre ostatné zariadenia poskytujúce onkologickú starostlivosť. OECD a EK však uvádzajú, že táto koordinácia nie je dobre vymedzená.
„Jeden onkologický inštitút sa nachádza v Košiciach na východe krajiny, ďalšie dva na západe krajiny v hlavnom meste Bratislava. Jedným z nich je Národný onkologický ústav, ktorý je národným referenčným centrom a jediným centrom poskytujúcim komplexnú starostlivosť o pacientov v celom priebehu ochorenia a má špecializované výskumné oddelenie. Národný onkologický ústav sa usiluje o to, aby dostal ďalšie dva onkologické ústavy na úroveň komplexných onkologických centier tak, že posilní ich diagnostické a terapeutické kapacity, aby sa zlepšil prístup obyvateľstva k širokému spektru kvalitnej onkologickej starostlivosti, vrátane starostlivosti paliatívnej,“ uvádza sa v analýze OECD a EK, podľa ktorých je zabezpečenie geografickej dostupnosti pre Slovensko veľkou výzvou. Hlavne sa to týka paliatívnej starostlivosti a následnej starostlivosti o pacientov s onkologickým ochorením v anamnéze. Okrem Národného onkologického ústavu totiž len štyri lôžkové zariadenia na Slovensku poskytujú paliatívnu starostlivosť a všetky sa nachádzajú len na západe krajiny.
Pokiaľ ide o paliatívu, tak tú poskytuje na Slovensku tiež 12 hospicov, pričom v každom kraji je aspoň jeden, a v piatich z ôsmich krajov pôsobí taktiež deväť mobilných hospicov. Lôžok pre paliatívnu starostlivosť však je na Slovensku podľa OECD a EK stále veľmi málo. V roku 2021 ich bolo dostupných iba 270, čo je menej než polovica z 550 lôžok, ktoré odporúča Európske združenie pre paliatívnu starostlivosť na základe počtu obyvateľov. Navyše OECD a EK upozorňujú, že zdravotné poisťovne na Slovensku preplácajú za túto starostlivosť len veľmi malé čiastky, čo vedie k vyššej spoluúčasti, ktorá znižuje dostupnosť paliatívnej starostlivosti a zvyšuje nerovnosti.
Potrebujeme kratšie čakacie lehoty a prístup k inováciám
Hoci na základe čistej päťročnej miery prežitia v prípade väčšiny onkologických ochorení je možné konštatovať, že sa kvalita onkologickej starostlivosti na Slovensku zlepšila, priestor pre zlepšenie existuje vždy. Pri porovnaní pacientov diagnostikovaných v rokoch 2000 až 2004 s tými, ktorí boli diagnostikovaní v rokoch 2010 a 2014, bolo zrejmé jasné zlepšenie v miere päťročného prežitia. U karcinómu prostaty sa zvýšilo päťročné prežitie z 64 na 75 percent, a blížime sa tak už k priemeru EÚ, ktorý činí 87 percent. U kolorektálneho karcinómu sme sa posunuli zo 44 na 49 percent (EÚ 59 percent). V miere prežitia sa však u väčšiny onkologických diagnóz nachádzame pod priemerom EÚ, výnimku tvorí detská leukémia (SR 87 percent, EÚ 82 percent), čo ukazuje na vysoko kvalitnú starostlivosť poskytovanú v špecializovaných nemocniciach.
Včasný záchyt ochorenia a následná kvalitná liečba môžu viesť k nižšej úmrtnosti aj k vyššej miere prežitia. To však len za predpokladu, že liečba nasleduje v primeranom čase od diagnózy a pacienti majú prístup k moderným liekom a terapeutickým postupom. OECD a EK v analýze poukazujú na skutočnosť, že čakacie lehoty na onkologickú liečbu sa na Slovensku nezverejňujú, a pacienti sa tak v súčasnosti nemôžu kvalifikovane rozhodnúť o výbere poskytovateľa zdravotnej starostlivosti. V tejto súvislosti ďalej pripomínajú, že na Slovensku bola vypracovaná stratégia, ktorej cieľom je monitoring čakacích dôb. „V septembri 2022 bola schválená nová legislatíva na optimalizáciu siete nemocníc, ktorá definuje maximálnu čakaciu dobu pre viac než 700 zdravotníckych služieb vrátane onkologickej starostlivosti. V súčasnosti sú čakacie doby na určité terapeutické úkony regulované ministerstvom zdravotníctva. Vo chvíli, kedy tieto doby presiahnu vopred definovaný limit, musia zdravotné poisťovne rozšíriť sieť špecialistov, prípadne motivovať poskytovateľov k navýšeniu súčasných kapacít.“ Cieľom Slovenska, ako tlmočí OECD a EK, je skrátenie čakacích dôb prostredníctvom pravidelného hodnotenia a finančnej podpory na zvýšenie kapacít a poskytovanie onkologickej starostlivosti.
Významný priestor na zlepšenie vidia OECD a EK v oblasti prístupu k inovatívnej liečbe. Ten je na Slovensku stále slabý, aj napriek tomu, že sa v posledných rokoch zlepšil. „V januári 2022 bolo zo 41 inovatívnych onkologických liekov schválených Európskou agentúrou pre lieky v rokoch 2017 až 2020 na Slovensku hradených iba deväť. Bolo to menej než polovica priemeru EÚ a jedna z najnižších hodnôt medzi európskymi krajinami,“ varujú EK a OECD vo svojej analýze s tým, že limitovaný je na Slovensku aj klinický výskum. V roku 2022 sa klinické skúšky inovatívnej liečby vykonávali iba na jedinom oddelení, a to v Národnom onkologickom ústave v Bratislave. Toto všetko obmedzuje podľa OECD a EK prístup slovenských pacientov k inovatívnej liečbe. Vedenie ministerstva zdravotníctva, resp. vláda SR však už na tento problém zareagovala zavedením niekoľkých opatrení, ktoré majú zlepšiť prístup k inovatívnej liečbe, a zároveň chystá ďalšie. V roku 2018 došlo k zmene liekovej legislatívy uľahčujúcej vstup inovatívnych liekov na trh aj financovanie nákladnej inovatívnej liečby na vzácne ochorenia. Pre posilnenie klinického výskumu vytvorili štátne nemocnice pozície koordinátorov biomedicínskeho výskumu a klinických štúdií. V súčasnosti sa vedú diskusie aj o možnosti zavedenia zmien, ktoré by zlepšili rozhodovacie procesy pri schvaľovaní a stanovovaní úhrad nových liekov. To by mal umožniť aj nový orgán na hodnotenie zdravotníckych technológií, ktorý bol zriadený v roku 2022.
Onkologické ochorenia v Českej republike
Incidencia onkologických ochorení je aj v Českej republike pomerne vysoká, zjavné sú výrazné regionálne rozdiely, ako aj rozdiely podľa pohlavia. Tento fenomén je v ČR zrejmý predovšetkým u karcinómu pľúc. Rovnako ako na Slovensku, aj v Českej republike sa úmrtnosť na onkologické ochorenia pohybuje nad priemerom EÚ. V posledných rokoch je však očividný významný pokles, ako aj rast kvality onkologickej starostlivosti.
V oblasti prevencie, resp. rizikových faktorov rozvoja onkologických ochorení, má Česká republika veľký priestor na zlepšenie. To platí aj pre úmrtnosť na príčiny, ktorým je možné predchádzať. Česi obsadzujú popredné priečky v spotrebe alkoholu, miere nadváhy i obezity a navzdory zavedeným protifajčiarskym opatreniam zostáva počet fajčiarov vysoký, hlavne tak v skupinách s nižším dosiahnutým vzdelaním.
V oblasti včasnej detekcie nádorových ochorení je na tom Česká republika pomerne dobre. Skríningové programy sú tu dobre zavedené, aplikuje sa tu tiež adresné pozývanie občanov na skríningové vyšetrenia. U karcinómu krčka maternice, kolorektálneho karcinómu, ale aj karcinómu prsníka sú miery účasti na skríningu vyššie než priemer EÚ a tento trend je s výnimkou roku 2020 stabilný. Zjavné sú však regionálne rozdiely.
Výkonnosť aj kvalita onkologickej starostlivosti sa v poslednej dekáde v Českej republike zlepšovali, ale podľa parametra päťročného prežitia stále nedosahujú priemer EÚ. U všetkých hlavných typov onkologických ochorení je miera päťročného prežitia nižšia než priemer EÚ. Onkologická starostlivosť je tu plne hradená a dostupná vo vysoko špecializovaných centrách, ktoré pacientom umožňujú prístup k inovatívnym liečebným postupom a konzultáciám multidisciplinárnych tímov. V roku 2020 bolo v týchto špecializovaných centrách liečených 71 percent všetkých onkologických pacientov, aj v tomto prípade však existujú značné regionálne rozdiely. Celkové náklady na onkologické ochorenia, vrátane nepriamych nákladov, boli v roku 2018 v Českej republike o 15 percent nižšie než v EÚ.